Содержание:
Автор: Кислица Евгений Владимирович, врач-хирург
Аденомой простаты чаще всего болеют мужчины зрелого и пожилого возраста. После 50-летнего возраста заболеванием страдает каждый третий мужчина, а после 65-летнего возраста аденому выявляют практически у 90% пациентов. Однако болезнь может развиваться и в молодые годы.
Своевременное выявленное заболевание хорошо поддается лечению, в запущенных случаях результативность лечения существенно снижается, требуется проведение сложных оперативных вмешательств.
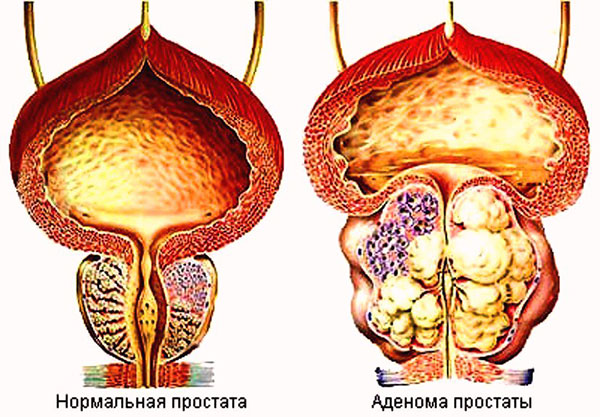
Что это такое
Аденомой простаты называется доброкачественный процесс гиперплазии, т.е. разрастания небольших по размерам простатических железистых узелков, которые окружают шейку мочевого пузыря у мужчин.
Согласно современной классификации болезней заболевание известно как доброкачественная гиперплазия предстательной железы или же ДГПЖ.
Болезни свойственно постепенное развитие – изначально в тканях предстательной железы формируется небольших размеров узел. Со временем происходит его прогрессивное увеличение. В результате предстательная железа сужает просвет мочевыделительных путей, чем нарушается нормальный пассаж мочи (урины).
Само по себе разрастание железистой ткани простаты не опасно для жизни, но возникающая при нем симптоматика крайне неприятна, может приносить сильные мучения.
На запущенных этапах заболевание способно приводить к перерастяжению мочевого пузыря, забросу урины в мочеточники, может стать причиной нарушения работы почек, что нередко несет серьезную угрозу здоровью.
Аденома предстательной железы доброкачественная опухоль, но в 30-40% случаев переходит в злокачественную – развивается рак простаты. В этом случае необходимо скорейшее лечение в онкологическом диспансере.
Симптомы
При аденоме предстательная железы могут возникать симптомы:
- частое мочеиспускание;
- ночные позывы к мочеиспусканию, нарушающие сон;
- снижение силы струи мочи, прерывистая струя;
- сильное желание мочиться в течение нескольких секунд по истечению позыва;
- недостаточное опорожнение мочевого пузыря;
- акт испускания мочи делится на несколько приемов (чаще всего 2) через интервалы в несколько минут;
- потребность в натуживании для полноценного мочеиспускания;
- недержание мочи в случае переполнения мочевого пузыря.
Доброкачественная гиперплазия склонна к постепенному прогрессирующему развитию в течение 3 стадий.
Для 1 стадии характерны минимальные нарушения мочевыделения. Пациенты отмечают незначительное учащение мочеиспусканий (особенно в ночное время) и ослабление струи мочи. Начальная стадия длится от 1-2 до 10-15 лет, но сроки сугубо индивидуальны.
Для 2 стадии характерны более выраженные нарушения мочевыделения:
- моча выделяется прерывистой струей;
- для мочеиспускания необходимо натуживаться;
- после испускания мочи остаётся чувство слобонаполненного мочевого пузыря.
Развития болезни характерно раздражением слизистых оболочек мочевыводящего тракта оставшейся мочой, что вызывает их воспаление и болевой синдром в проекции мочевого пузыря и в пояснице, жжение при мочеиспускании. Второй этап в 90% случаев переходит в третью стадию.
Для 3 стадии характерно непроизвольное мочевыделение, изначально в ночное время, затем и в течение всех суток. Усиливается болевой синдром из-за раздражения слизистых оболочек мочевыводящих путей. Больные отмечают помутнение урины или наличие в ней примесей крови – кровоточит поврежденный кислой мочой эпителий.
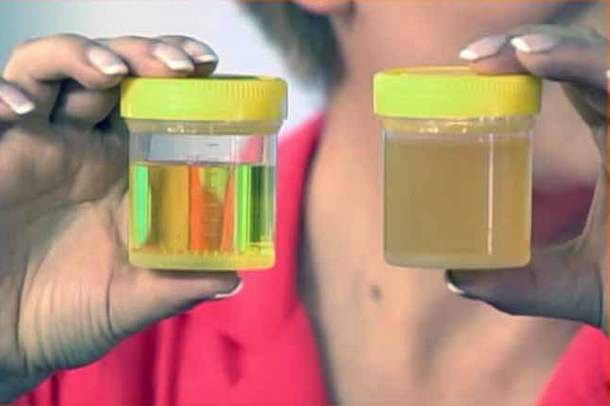
Мутная моча при аденоме простаты
Признаки
Еще до появления первых клинических симптомов заболевание можно заподозрить по наличию таких признаков:
- учащение мочеиспусканий на 1-2 по сравнению с обычным ритмом мочевыделения;
- периодическое чувство дискомфорта при мочеиспускании;
- редкие одиночные рези во время или в течение нескольких секунд после испускания мочи;
- появление желания помочится в ночное время, чего не было раньше.
Перечисленные признаки не позволяют достоверно установить диагноз, но их появление может косвенно свидетельствовать о том, что железистый компонент простатической железы начинает разрастаться.
Причины
Достоверная причина развития аденоматозных изменений в предстательной железе не установлена. Признан тот факт, что гиперплазия органа – характерный признак климакса у мужчин, развивающегося в результате снижения выработки и концентрации мужских половых гормонов (андрогенов).
Чем старше становится мужчина, тем меньше вырабатывается андрогенов, из-за чего в крови возрастает уровень женских половых гормонов (эстрогенов) – нарушается естественный гормональный баланс. Вследствие повышения уровня эстрогенов процессы роста и функционирования клеточного компонента простаты практически не реагируют на андрогены – снижается активность гормонального контроля над простатой.
Ошибочно мнение о корреляции между гиперплазией простаты и активностью половой жизни мужчины, его половой ориентацией, наличием вредных привычек, перенесенными заболеваниями половой системы.
Лечение
Выделяют медикаментозные, оперативные, неоперативные методики лечения. Выбор того или иного метода основывается на стадиях заболевания, наличии характерной клинической картины, лабораторных анализов.
Медикаментозные
К медикаментозному лечению прибегают на начальных этапах развития ДГПЖ. Терапия направлена на нормализацию кровотока в малом тазу, снижение активности разрастания тканей простаты, снижение воспаления собственных и окружающих орган тканей.
Также лечение позволяет устранить или уменьшить застой мочи, облегчить мочеиспускание. Прием лекарственных препаратов препятствует развитию вторичной инфекции в мочевыводящих путях.
Прибегать к заместительному приему гормональных препаратов можно лишь в случае наличия выраженных признаков нехватки в организме андрогенных гормонов. Одновременно с лечением гиперплазии простаты необходимо препятствовать развитию возможных осложнений заболевания, своевременно лечить их. В случае развития острой задержки мочи больные нуждаются в экстренной госпитализации в стационар.
Оперативные
Прибегать к оперативным способам лечения показано на запущенных этапах болезни. Операции можно проводить 2 методами:
- Открытым (способ трансвезикальной аденоэктомии) – операционный доступ выполняют через мочевой пузырь. К методу прибегают на запущенных стадиях. Способ травматичен, но обеспечивает излечение от болезни. В особо тяжелых случаях нужно полностью удалять предстательную железу – выполнять открытую простатэктомию.
- Малоинвазивным (проводят небольшое по объемам хирургическое вмешательство). Оперативное вмешательство производят через мочевыделительный канал с применением видеоэндоскопического аппарата.

Видеоэндоскоп для операций на простате
Открытые методики оперативного лечения
При трансвезикальной аденоэктомии удаляют гиперплазированные ткани железы через разрез на передней стенке живота и на мочевом пузыре, в который вставляют катетер и заливают в пузырь раствор антисептика. После этого пузырь выделяют и рассекают.
После определения участка шейки пузыря, за 1 см от уретрального отверстия, разрезают слизистую оболочку и проникают в ткани простаты. Затем удаляют участки аномально разросшейся ткани, и останавливают кровотечение. Последний этап операции – ушивание мочевого пузыря и передней брюшной стенки с последующей сменой мочевого катетера.
Простатэктомию выполняют также через мочевой пузырь с установленным в нем дренажом. После тотального удаления железы останавливают кровотечение и сшивают поврежденные ткани. Обязательна постановка мочевого катетера.
Малоинвазивные методики
Среди малоинвазивных методик выделяют:
- трансуретральную резекцию;
- гольмиевую лазерную энуклеацию;
- эмболизацию простатических артерий.
Трансуретральная резекция простаты представляет процедуру введения через мочеиспускательный канал волоконного оптического аппарата с последующим удалением тканей простаты путем иссечения или выпаривания и прижигания кровеносных сосудов. Операция длится около 1-1,5 ч, больные выписываются из отделения через 2-3 дня после операции.
Метод гольмиевой лазерной энуклеации сводится к эндоскопическому (через просвет мочеиспускательного канала) иссечению гиперплазированных тканей простатической железы с помощью гольмиевого лазера. Удаленные ткани удаляют специальным аппаратом – эндомарцеллятором. Метод не уступает по эффективности открытой операции.
Под эмболизацией артерий простаты подразумевается операция, направленная на закупорку снабжающих орган кровью артерий, с помощью специальных медицинских полимеров. Операцию проводят с применением внутрисосудистого доступа через артерию бедра под местным обезболиванием. Больных выписывают через 1-2 дня после операции.
Неоперативное лечение
Из неоперативных методов лечения прибегают к:
- баллонной дилатации – суженый участок мочеиспускательного канала расширяют методом раздувания введенного в него баллона;
- установке стентов в участок сужения мочеиспускательного канала;
- коагуляции простаты с помощью микроволн;
- трансуретральной игольчатой абляции – через мочеиспускательный канал вводят иглы со специальным препаратом, закупоривающим сосуды простаты;
- разрушению тканей предстательной железы точечным воздействием низких температур.
Используемые препараты
Ведущими препаратами, используемыми при лечении доброкачественной гиперплазии железы, являются лекарства групп альфа-1-адреноблокаторов и ингибиторов 5-альфа-редуктазы. Оба класса лекарственных средств могут действовать в течение короткого (3-4 ч) и длительного времени (более 12 ч). Лекарства производят в форме свечей, таблеток, капсул.
Альфа-1-адреноблокаторы
Их применение позволяет расслабить гладкие мышцы простаты и мочевого пузыря, чем предупреждается сужение мочевыводящих путей, и облегчается мочеиспускание. Показано применение:
- Силодозина.
- Теразозина.
- Доксазозина.
- Тамсулозина.
Ингибиторы 5-альфа-редуктазы
Лекарственные средства способны блокировать синтез дигидротестостерона (одной из биологических форм тестостерона). Это приводит к уменьшению простаты и предупреждает сужение мочевыделительного канала, приводит к его расширению. Рекомендовано назначение:
- Финастерида.
- Дутастерида.
- Пермиксона.
Последствия
Без лечения заболевание всегда приводит к длительной задержке мочи, которая является одной из основных причин развития:
- мочекаменной болезни;
- пиелонефрита;
- гломерулонефрита;
- уретрита;
- цистита.
Практически всегда ДГПЖ сопровождается простатитом. Особо опасным последствием аденомы простатической железы является почечная недостаточность. Длительно прогрессирующая гиперплазия простаты часто переходит в рак железы.
Норма ПСА после 60 лет
Ведущим способом обнаружения ДГПЖ является определение в крови уровня простатспецифического антигена – ПСА. Повышение его содержания является маркером аденомы или рака органа. Нормальным для мужчины после 60 лет признано содержание ПСА до 4,5 нг/мл – нанограмм на миллилитр.
Физические упражнения
Поскольку риск развития заболевания коррелирует с уровнем тестостерона в крови, препятствовать развитию гиперплазии можно прибегнув к физическим упражнениям. Как таковых специальных упражнений не разработано из-за того, что в мужском организме от умеренной физической нагрузки сама по себе возрастает выработка тестостерона.
Лучше всего подходят велосипедные прогулки, отжимания, статические физические упражнения. Высокой эффективностью в плане профилактики развития заболевания обладают занятия с утяжелениями, в спортивном зале, контактные виды спорта.
Диета
Специфической диеты нет. Однако рекомендовано придерживаться здорового и сбалансированного питания. В рационе необходимо увеличить долю витаминов, микроминералов и клетчатки.
Умеренный положительный эффект оказывает употребление пищи, богатой на линоленовую и альфалиноленовую кислоты, цинк и селен. При обострении болезни рекомендовано увеличить долю цинка до 20 мг в сутки.
Богаты на вышеуказанные вещества морепродукты, морская рыба, морская капуста. Желательно употреблять растительные масла, особенно оливковое. Из растительных продуктов показано есть:
- бобы;
- гречку и овсянку;
- подсолнечные и тыквенные семена;
- грибы;
- сельдерей;
- пастернак.
Что можно есть
Употреблять в пищу можно все растительные продукты, крупы, растительные масла. Рекомендовано есть нежирное мясо и рыбу. Разрешено кушать сладости, но в ограниченном количестве.
Что нельзя
Категорически запрещено употребление алкогольных напитков. Нельзя употреблять жареное, слишком пряное, копченое мясо, особенно жирных сортов. Крайне нежелательно употребление жирных соусов.


