
Лимфостазом, или лимфедемой называют врожденную либо приобретенную прогрессирующую патологию лимфатической системы, характеризующуюся нарушением лимфообращения, вследствие чего затрудняется отток по капиллярам и другим лимфатическим путям от нижних конечностей или внутренних органов к грудному протоку и основным коллекторам.
В результате лимфатическая жидкость задерживается в тканях, особенно в нижних и верхних конечностях, приводя к уплотнению подкожной клетчатки, стойкому отеку, трофическим язвам, гиперкератозу, значительному увеличению объема конечности (гипертрофии), так называемой слоновости.
Содержание
Данные статистики ВОЗ свидетельствуют, что лимфедемой страдает до 250 млн жителей планеты. Чаще он выявляется у представительниц женского пола 35–40-летнего возраста. У 90% пациентов наблюдается лимфостаз ног, являющиеся самой распространенной формой болезни. Врожденная лимфедема лица или нижних конечностей в сочетании с дисплазиями диагностируется у 1 из 10 тыс. детей.Классификация
Учитывая этиологические факторы, лимфостаз бывает:
- Первичным. Такая форма характеризуется патологией лимфатических сосудов на генетическом уровне, то есть врожденными аномалиями лимфатического русла, будь то обструкция или агенезия сосудов, гипо- или гиперплазия, недостаточность клапанов и т. д. Признаки этой генетически детерминированной болезни, появляясь в раннем детстве, в подростковом возрасте нарастают. Чаще поражается одна, реже оби конечности.
- Вторичным. Под вторичным лимфостазом подразумевают сбой функционирования изначально нормально сформированной лимфосистемы вследствие различных этиологических факторов, возникших либо влияющих на организм в течение жизни человека, например, каких-либо заболеваний, травм. Затруднение оттока лимфы посттравматического или воспалительного характера возникает в основном в одной конечности. Лимфедема ноги начинается с умеренного отека в области лодыжки, постепенно распространяясь на голень.
Градация лимфостаза относительно возраста больного:
- Юношеский. Развивается в возрасте до 30 лет.
- Поздний. Возникает после 30 лет.
Стадии течения лимфедемы:
- 1 стадия – спонтанный преходящий отек. На конечности визуально заметна пастозность. Умеренный отек подкожной клетчатки локализуется чуть выше лодыжек. Спадает после ночи, во второй половине дня появляясь снова. Болезнь, находясь в начальной стадии, прогрессирует.
- 2 стадия – необратимый отек. Более серьезная форма, проявляющаяся значительным неспадающим отеком, сопровождающимся отвердением кожи из-за роста соединительной ткани. При лимфостазе кожа конечности уплотнена и сильно натянута. При пальпации болезненна.
- 3 стадия – слоновость. Выраженный отек приводит к значительному увеличению конечности, появлению фиброза, деформирующего остеоартроза.
Лимфостаз после мастэктомии бывает острым (преходящим), возникающим сразу после операции и длящимся до полугода, и хроническим со стойким прогрессирующим многолетним течением.
Причины лимфостаза
Этиологические факторы первичной лимфедемы:
- врожденные аномалии сосудов лимфатического русла;
- недостаточное количество отводящих лимфатических путей;
- патология формирования и развития грудных протоков;
- врожденные опухоли;
- варикоз.
Причины появления вторичной лимфедемы:
- гипопротеинемия;
- патологии почек;
- воспалительные заболевания;
- варикоз;
- сердечная недостаточность;
- посттромбофлебический синдром;
- обструкция лимфатических сосудов из-за механических, термических травм;
- лимфаденит;
- лимфангит;
- сдавление магистралей лимфы опухолями или воспалительными инфильтратами;
- расширенная мастэктомия;
- лимфома;
- вынужденное хирургическое удаление лимфоузлов в той или иной области;
- рак простаты;
- терапевтическое лучевое воздействие, затрагивающее зоны регионального лимфооттока;
В тропиках странах лимфостаз нижних конечностей или других частей тела (элефантизм) провоцируется паразитарным заболеванием лимфосистемы – лимфатическим филяриозом, который практически не встречается в наших широтах.
Клиническая картина
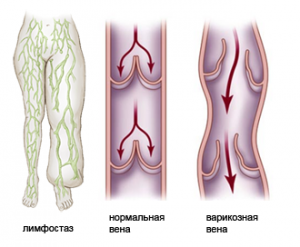 Наиболее распространенная локализация лимфатического отека – нижние конечности. К другим местам можно отнести мошонку (лимфостаз мошонки), молочные железы (лимфостаз молочных желез), лица (лимфедема лица). Наблюдались случаи лимфостаза всего тела.
Наиболее распространенная локализация лимфатического отека – нижние конечности. К другим местам можно отнести мошонку (лимфостаз мошонки), молочные железы (лимфостаз молочных желез), лица (лимфедема лица). Наблюдались случаи лимфостаза всего тела.
При лимфостазе легкой степени, например, конечности, она систематически отекает. Причем умеренный отек самостоятельно проходит после ночного отдыха и появляется к вечеру. Его увеличение наблюдается после длительного пребывания на ногах, долгого ограничения подвижности, продолжительных и интенсивных физических нагрузок.
Боли отсутствуют, но есть чувство «распирания изнутри» в пораженной конечности. Из-за интенсивного растяжения кожа становится гладкой и глянцевой. В начальной стадии избыточный рост соединительной ткани и стойкие необратимые изменения отсутствуют, но болезнь прогрессирует.
Средняя степень тяжести лимфедемы характеризуется постоянным выраженным отеком, патологическим ростом соединительной ткани, а также уплотнением, натянутостью и интенсивной пигментацией кожи в зоне нарушенного оттока лимфы, но без трофических нарушений.
Чувствительность кожи повышается. Прикосновения к ней становятся болезненными. Надавливание пальца на отечную ткань оставляет долго непроходящий след вдавления. Стойкий лимфостаз приводит к мышечным судорогам и повышенной утомляемости конечности.
Следствием нарушения кровообращения и лимфооттока становится присоединение изменений в тканях воспалительного характера. Массивный отек приводит к сухости кожи и появлению микротрещин. О местном воспалении свидетельствуют появившиеся на ней красные пятна, горячие на ощупь.
Попытки собрать кожу в складку или сместить оканчиваются неудачей, т. к. она фиксирована фиброзными тяжами к фасциям и подкожно-жировой клетчатке.
Клиническая картина последней и самой тяжелой стадии обусловлена стойкими необратимыми нарушениями лимфатического оттока. Наблюдается полное нарушение двигательной функции пораженной конечности, значительное увеличение ее в объеме (слоновость), появление кистозных образований.
Болезнь приводит к деформирующему остеоартрозу с развитием контрактур. Нарушение трофики осложняется присоединением стрептококковой инфекции (рожистого воспаления) или другим воспалительным поражениям кожи, например экземой.
 Лимфостаз руки после радикальной мастэктомии развивается у 70% пациенток, перенесших операцию. Удаление крупных региональных лимфоузлов и лимфатических сосудов вместе с малой грудной мышцей, необходимое для предотв
Лимфостаз руки после радикальной мастэктомии развивается у 70% пациенток, перенесших операцию. Удаление крупных региональных лимфоузлов и лимфатических сосудов вместе с малой грудной мышцей, необходимое для предотв
ращения метастазирования рака молочной железы, часто приводит к застою лимфы в мягких тканях плеча и всей руки. Появляется стойкий отек, иногда жидкость выделяется через швы, оставшиеся после операции.
Смерть больного может наступить из-за развития генерализованного сепсиса или лимфосаркомы.
Видео
Диагностика
Диагноз устанавливается на основании клинической картины и данных ряда исследований, назначаемых сосудистым хирургом (лимфологом, флебологом) в зависимости от места расположения застоя лимфы. При отеке руки обязательна рентгенография грудной клетки, при лимфостазе одной либо обеих конечностей – УЗИ органов малого таза и брюшной полости. Дифференцировать лимфедему от постфлебитического синдрома либо от тромбоза поможет ультразвуковое допплерографическое исследование вен нижних конечностей (УЗДГ).
Для изучения проходимости сосудов лимфатического русла и обнаружения точного места нахождения лимфатического блока необходимы лимфосцинтиграфия и рентгеновская лимфография, возможны КТ или МРТ.
Не обойтись без биохимического и клинического анализов крови, а также общего анализа мочи.
Лечение
При лечении лимфедемы преследуется несколько целей:
- Устранение причины.
- Восстановление нормальной циркуляции, а главное, оттока лимфатической жидкости.
- Восстановление нормального тонуса лимфатических сосудов.
- Нормализация метаболических процессов и трофики ткани.
- Недопущение перестройки структуры мягких тканей.
- Раскрытие боковых или обходных путей (коллатералей) лимфотока.
В зависимости от степени выраженности болезни выбирается либо консервативное, либо оперативное лечение. Первое эффективно на ранних стадиях лимфостаза, когда отсутствуют выраженные изменения структуры ткани, а также при тяжелой форме в качестве дополнения после хирургической коррекции.
Медикаментозная терапия включает длительное использование ангио- и флебопротекторов (троксевазина, детралекса, венорутона, антистакса). Для восстановления периферического кровообращения показаны трентал, ксантинола никотинат и другие вазодилатирующие средства. Нормализуют трофику энзимы (гиалуронидаза). Комплексная терапия дополняется иммуностимуляторами и витаминами.
Применение мочегонных средств противопоказано, так как при снижении объема циркулирующей крови, они провоцируют нарушение метаболических процессов. При присоединении грибковой или бактериальной инфекции добавляют антимикотические препараты и антибиотики. Экзему и трофические язвы лечат местно.
Во время лечения лимфостаза нижних конечностей обязательно бандажирование с ношением компрессионного трикотажа. Эффективен ручной лимфодренажный массаж и различные физиотерапевтические методы: гидромассаж, аппаратная пневмокомпрессия, магнито- и лазеротерапия. Пациент должен соблюдать субкалорийную диету, а также ограничивать потребление соли, заниматься лечебной гимнастикой, скандинавской ходьбой, плаванием.
Вопрос о хирургическом лечении рассматривается при выраженной врожденной патологии лимфосистемы, отсутствии эффекта от консервативной терапии, прогрессировании лимфедемы, фиброзе мягких тканей, частых эпизодах рожистого воспаления и т. д.
Виды оперативного вмешательства:
- Липосакция – аспирационное удаление хирургическим путем подкожной клетчатки, подвергнутой фиброзному изменению. Проводится при наличии умеренного ограниченного фиброза.
- Островковая дерматофасциолипэктомия – удаление измененных участков кожи вместе с подкожно-жировой клетчаткой, фасциями, фиброзом. Предоперационная подготовка включает несколько сеансов липосакции, необходимых для избавления подкожной клетчатки. Оперативное вмешательство состоит иссечения определенных зон кожи с подлежащими пораженными фиброзом тканями. Образовавшаяся раневая поверхность закрывается сохраненными кожными лоскутами или взятыми со здоровой области кожного покрова пациента.
- Операция с созданием лимфовенозных анастомозов. Показана при вторичном лимфостазе, особенно возникшем после лучевого воздействия на лимфатические узлы либо после их удаления во время мастэктомии. Для лечения первичного лимфостаза неэффективна. Вмешательство заключается в выделении сосудов лимфатического русла и соединении их с близлежащей веной при помощи тончайших микроанастомозов.
- Туннелирование – искусственное создание специальных каналов в пораженных участках для оттока скопившейся лимфы в здоровые ткани с дальнейшим всасыванием в лимфатические сосуды. Временные туннели делаются из спиралевидных дренажей или специальных протезов, постоянные – из участка подкожной вены или спирали, изготовленной из инертного материала. Показана при запущенной форме лимфедемы, исключающей возможность лечения любыми вышеизложенными методами.
Сократить последствия первичного лимфостаза можно пересадкой тканевого лимфоидного комплекса. После любого вида оперативного вмешательства назначается медикаментозное лечение. Каждый пациент с лимфостазом, независимо от стадии процесса, наблюдается у ангиохирурга. Курсы поддерживающей терапии в большинстве случаев проводятся на протяжении всей жизни больного.

