Содержание:
Корь – это острое инфекционное заболевание вирусного происхождения.
Источник заражения — больной человек. Передаётся воздушно-капельным путём. Перенять можно от чихания, кашля, пользуясь общей посудой или предметами гигиены, а также через тесный контакт с инфицированным.
Вирус очень летуч: быстро проникает на лестничную клетку, в систему вентиляции, распространяется по всему классу, группе или квартире, попадает в соседние здания через воздух. Остаётся активным во внешней среде в течение 2 часов. Корь характеризуется большой восприимчивостью.
Если ранее ребёнок не перенёс эту болезнь, то заразится мгновенно. В группу риска входят непривитые дети. После выздоровления развивается стойкий иммунитет. Повторные заболевания – редкость.
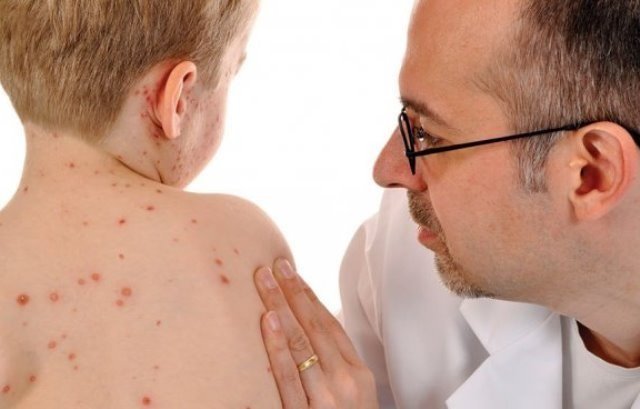
Корь – это детская болезнь. Чаще всего вирусу подвержены дети дошкольного и школьного возраста. Каждый год наблюдаются вспышки инфекции. Они приходятся на период с октября по апрель. Это разгар учебного года.
Первые признаки
Сначала инфекция поражает слизистую оболочку, а затем проникает в кровь и распространяется по организму. Начинается корь с симптомов, похожих на простуду:
- насморк с обильными выделениями гнойного характера (жёлто-зелёные);
- сухой или лающий кашель;
- потеря голоса;
- высокая температура, доходящая до 40 градусов. Характерна смена периодов улучшения и обострения состояния;
- покраснение и отёк горла;
- общая слабость;
- потеря аппетита.
Иногда возникает сильная головная боль. Со стороны пищеварительного тракта наблюдаются следующие явления:
- боли в животе;
- тошнота и рвота;
- диарея.
Вирус затрагивает и нервную систему. Характерно нарушение сна или психомоторное возбуждение.
Развивается конъюнктивит. Глаза краснеют, веки отекают. Ребёнок жалуется на болезненную реакцию на яркий свет и слезотечение. Возможны выделения гноя из глаз.
На слизистой оболочке полости рта появляются мелкие красные пятна. В скором времени они сливаются друг с другом.
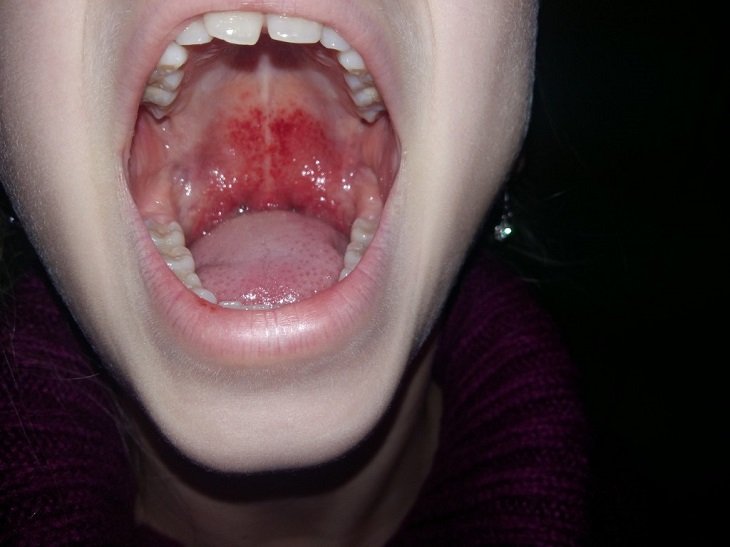
Если развиваются вышеперечисленные симптомы, нужно незамедлительно обратиться к педиатру.
Периоды распространения инфекции
Выделяют 4 стадии заболевания. Они характеризуются определёнными признаками и степенью опасности.
Инкубационный период
Скрытая стадия. Начинается от контакта с больным корью до появления первых признаков недуга. Заболевший является источником
заражения для окружающих. Длится инкубационный период от 7 до 14 дней. Иногда продолжается до 3 недель.
Начальный период
Стадия появления вышеописанных первых признаков заболевания. В течение 2-3 дней они ярко проявляются. Больной по-прежнему заразен.
Стадия сыпи
На этот период приходится 4-5 дней.
Обширная сыпь – это самый узнаваемый симптом кори. Начинается всё с появления мелких красных пятен разного диаметра. Постепенно они сливаются в сплошные участки алого цвета. Распространяется сыпь сверху вниз и за 4 дня охватывает всё тело ребёнка:
- 1-ый день. Сыпь появляется на лице, за ушами и на волосистой части головы, снижается до уровня шеи;
- 2-ой день. Переходит на тело и затрагивает плечи и верхнюю часть рук;
- 3-ий день. Поражаются руки от локтей до кистей, ноги;
- 4-ый день. Высыпания постепенно бледнеют начиная с головы до пят. На их месте остаётся шелушение и пигментация. Тёмные пятна сохраняются несколько дней и исчезают.
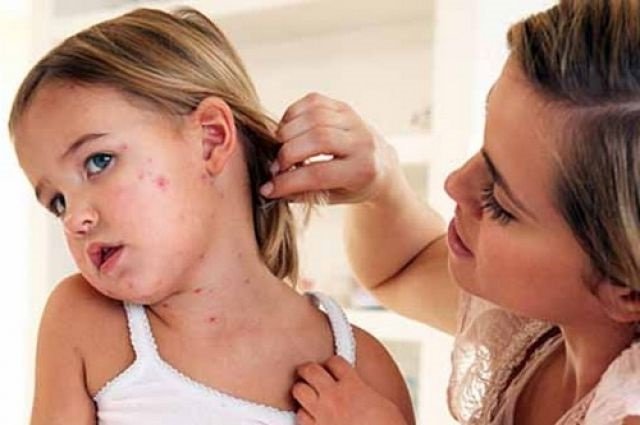
Во время распространения сыпи симптомы простуды сохраняются и проявляются сильнее. Кашель и насморк усиливаются. Держится высокая температура. Возникает лихорадка. Наблюдается беспокойный сон. Аппетит не появляется. Обостряется конъюнктивит. Спустя 5 дней после появления высыпаний ребёнок становится не заразен для окружающих.
Отличить коревую сырь от сыпи, характерной для других заболеваний, сложно. Безошибочно это делает только врач. Родители могут распознать корь по сочетанию высыпаний и высокой температуры.
Выздоровление
Сыпь бледнеет. Температура тела нормализуется. Насморк, кашель и воспаление глаз проходят. Кожа в местах высыпания отшелушивается. Выздоровление продолжается в течение 14 дней. После чего кожа становится чистой.
Осложнения
Недуг нередко вызывает осложнения, которые становятся причиной летального исхода. Чаще подвержены дети до 5 лет. Опасность подстерегает детей, которые плохо питаются, с ослабленным иммунитетом, недостатком витамина А и аллергиков.
К тяжёлым осложнениям коревой инфекции относят:
- отит (воспаление среднего уха). Распространяется на малышей;
- пневмония (воспаление лёгких). Наблюдается у детей постарше. Развивается быстро и в случае несвоевременной помощи может привести к смерти ребёнка;
- возможны бронхит и ларингит;
- поражения нервной системы;
- энцефалит (воспаление головного мозга) – опасное осложнение кори. Может стать причиной инвалидности. Встречается редко;
- стоматит у маленьких детей;
- круп (стеноз гортани);
- слепота;
- диарея в тяжёлой форме;
- гастроэнтерит и гепатит со стороны желудочно-кишечного тракта;
- нарушение микрофлоры кишечника, восстановление которого требует продолжительного времени.
Если врач настаивает на госпитализации, родителям отказываться нельзя! Это может привести к плачевным результатам.
Лечение кори
Как такового лечения кори не существует. Либо это поддерживающий курс, либо профилактика осложнений. В нетяжелых случаях с инфекцией справляются дома, под наблюдением врача.

Лечение напоминает борьбу с простудными заболеваниями. Главная цель – повышение иммунитета:
- обильное питьё. Подойдёт вода, фруктовый сок, морс, компот, чай, кисель, отвар шиповника;
- промывание носа солевыми растворами с последующим использованием сосудосуживающих капель;
- при наличии сильного сухого кашля врач назначает препараты, которые разжижают мокроту и способствуют её отхождению;
- полоскание горла отваром ромашки;
- для сбивания температуры используют жаропонижающее на основе парацетамола или ибупрофена;
- купание возможно тогда, когда температура нормализуется и сыпь проходит;
- ежедневная влажная уборка и регулярное проветривание квартиры.
Но есть и специфические моменты:
- обеспечить ребёнку постельный режим и покой;
- приглушить освещение или задёрнуть шторы, чтобы смягчить конъюнктивит. Не включать телевизор;
- в случае выделения гноя 3-4 раза в день промывать глаза тёплой кипячёной водой;
- использовать противовоспалительные капли и мази для глаз, чтобы не было осложнений;
- при вторичных инфекциях и осложнениях врач назначает антибиотики;
- высыпания ничем не смазывать;
- если беспокоит зуд, применяют успокаивающие мази и антигистаминные препараты;
- употреблять регидратационные растворы, рекомендуемые ВОЗ. Они богаты микроэлементами и необходимы, чтобы восполнить их потерю при рвоте и диарее;
- витамин А в двойном количестве, чтобы не было слепоты и других поражений глаз;
- питание должно быть лёгким. Подойдут овощные супы, варёное мясо, фруктовые и овощные пюре, творожки и йогурты;
- фрукты в достаточном количестве;
- применять поливитаминные препараты;
- сообщить о заболевании в школу или детский сад.
Продолжительность лечения и прогнозы на выздоровление зависят от организма ребёнка. При тяжёлом течении заболевания корь лечится в стационаре.
Вакцинация от инфекции
Единственной надёжной защитой от кори и лучшей мерой профилактики является противокоревая вакцина. Вспышки заболевания наблюдаются именно из-за наличия непривитых детей и взрослых.
Когда делается и сколько раз
Согласно национальному календарю профилактических прививок, плановая вакцинация против кори проводится 2 раза:
- в 12 месяцев – вакцинация;
- в 6 лет (перед поступлением в школу) – ревакцинация. Защищает детей, которые ранее не были привиты. Служит профилактикой для тех, кто поставил первую прививку.
Вакцинация против кори является обязательным условием перед поступлением ребёнка в детский сад. После вакцинации у детей формируется устойчивый иммунитет. Но не на всю жизнь. В случае необходимости в более взрослом возрасте ставится повторная прививка.
Вакцина содержит живой ослабленный вирус. Если заражается малыш в возрасте 6-12 месяцев, оказывают экстренную помощь путём введения живой коревой вакцины. Когда же заболевает совсем маленький ребёнок в возрасте 3-6 месяцев, то вводят иммуноглобулин человека нормальный.
Препарат содержит защитные антитела, полученные из сыворотки переболевших корью или доноров. Это неактивный способ предохранения иммунитета, но необходимый. Спустя 2-3 месяца после выздоровления можно сделать прививку от кори.
Как ставится прививка
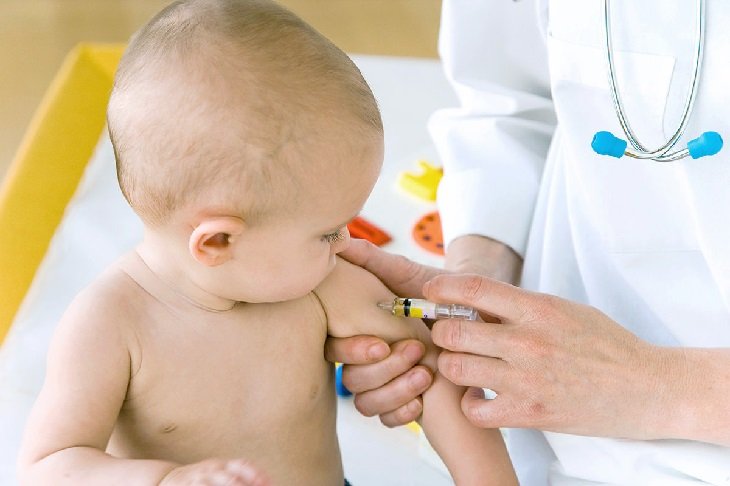
Вводится подкожно или внутримышечно в область плеча или под лопатку.
Виды вакцин против кори
Существуют 2 вида вакцин.
Моновакцина
Защищает от одного заболевания – кори. Есть 2 типа моновакцины:
- Вакцина коревая сухая (Россия);
- Рувакс (Франция).
Разница между отечественной и импортной вакциной в составе и стоимости. Российские вакцины получают из японских перепелов, а зарубежные – из куриных яиц. Иногда у детей наблюдается аллергия на куриные яйца. Тогда от импортной вакцины следует воздержаться.
Комбинированная вакцина
Действует в составе вакцин против краснухи и паротита. За одну инъекцию вводят 3 вакцины, которые защищают от 3 заболеваний. Имеет множество плюсов: меньше уколов, визитов к врачу, вводимых веществ, меньше беспокойства для ребёнка. Есть 3 разновидности комбинированной вакцины:
- Вакцина паротитно-коревая (Россия);
- Приорикс (корь + паротит + краснуха, Великобритания);
- MMP 2 (корь + паротит + краснуха, США).
Поликлиники используют моновакцину или комбинированную вакцину отечественного производителя. Импортная – за дополнительную плату.
Какие бывают реакции на прививку
Побочных эффектов, которые могут возникнуть вследствие прививки, у большинства детей нет. Наблюдаются слабые реакции, которые сохраняются 2-3 дня. Но это входит в норму естественного течения вакцинального процесса.
Привитый ребёнок переносит лёгкую форму заболевания! Она несравнима с теми осложнениями, которые можно получить в ходе самой болезни.
Какие реакции встречаются?
- лёгкое недомогание;
- повышение температуры (редко больше 39 градусов);
- судороги;
- кашель;
- ринит;
- конъюнктивит;
- бледно-розовая кореподобная сыпь. Наблюдается на 7-12 день после прививки у детей, склонных к аллергическим реакциям. Для предотвращения аллергии рекомендуется за 10-12 дней до прививки и после неё применять антигистаминные препараты;
- увеличение лимфатических и слюнных узлов;
- поражения центрально-нервной системы.
Чтобы не было осложнений в дальнейшем следует избегать контактов с инфицированными детьми и не подвергать ребёнка стрессам. Под ними понимается не только нервное и психоэмоциональное расстройство, но и переохлаждение, перепады температуры, смена временных поясов, излишнее солнечное излучение.
Противопоказания
Вакцинацию делать нельзя в следующих случаях:
- тяжёлые осложнения после 1-ой прививки;
- аллергические реакции на аминогликозиды, которые входят в состав вакцины (канамицин, амикацин, неомицин, эритромицин, стрептомицин);
- аллергия на куриные яйца в импортной вакцине;
- лечение препаратами, которые ослабляют иммунитет (за 3-4 недели до прививки);
- введение продуктов крови в течение 8 недель перед вакцинацией;
- острые заболевания или обострение хронической болезни. В этом случае прививка не отменяется, а переносится до улучшения состояния.
Прививку ставить можно, если наблюдается лёгкая форма заболевания: насморк или боль в горле. А также разрешается вакцина на стадии выздоровления, даже если держится температура до 37 градусов.

