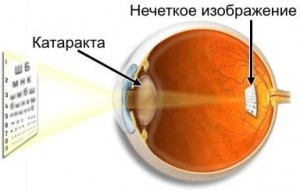
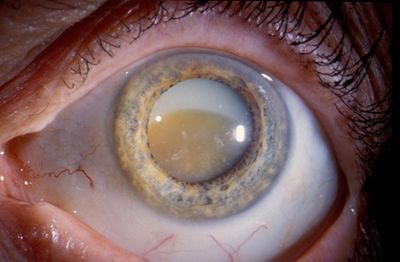
 Катаракта характеризуется как помутнение глазного хрусталика. Развитие патологии влечет за собой ухудшение зрительной функции и полную ее утрату.
Катаракта характеризуется как помутнение глазного хрусталика. Развитие патологии влечет за собой ухудшение зрительной функции и полную ее утрату.
Глазная катаракта возникает преимущественно у лиц пожилого возраста. В группу риска (80% заболевших) включают лиц, достигших 70-85 лет, поражение зрительных органов встречается в возрасте от 52 лет всего у 5% людей.
Содержание
Главной причиной развития расстройства считается естественный результат старения. После наступления определенного возраста происходит денатурация белка, входящего в состав глаз. Описанный механизм провоцирует мутность хрусталика и ухудшение зрения.
У небольшого количества пациентов диагностируется врожденная катаракта. Данная форма изменения хрусталика приводит к зрительным расстройствам у детей.
Формы проявления патологии
В зависимости от степени тяжести
Катаракта является прогрессирующей патологией. Выделяется 4 стадии развития болезни глаз:
- Начальная катаракта. Отмечается периферическое помутнение хрусталика, не затрагивающее оптической области;
- Незрелая катаракта. Изменения хрусталика начинают касаться центральной оптической зоны. Острота зрения заметно подает;
- Зрелая катаракта. Весь хрусталик видоизменяется, острота зрения снижается до уровня светоощущения;
- Перезрелая катаракта. Наблюдается распад хрусталиковых волокон. Вещество разжижается, становится молочно-белого цвета.
По способу проявления
В зависимости от особенностей течения патология глаз подразделяется на:
- Корковую. Болезнь проявляется в возрасте до 60 лет. Характеризуется уплотнением оболочки или коры хрусталика. Более 15% хрусталика покрывается твердой корой и склерами;
- Ядерную. Вызывает изменение формы хрусталика, который становится выпуклым, усиливая близорукость больного. Редким проявлением этой формы болезни является временная дальнозоркость. Основной причиной развития патологии признается старение тканей.
С течением времени происходит обновление клеток зрительных органов. Омертвевшие клетки накапливаются в хрусталике. Это вызывает его утолщение. Изначально прозрачное тело в глазном яблоке приобретает желтоватый оттенок. Внутренняя часть линзы получает все меньше питательных компонентов, что приводит к снижению непрозрачности глазного ядра;
- Заднюю субкапсулярную. Этой формой страдают лица, не достигшие 40 лет. Редкая форма болезни глаз проявляется в виде сверхчувствительности к яркому свету. При схождении лучей света за хрусталиком пациент будет испытывать зрительный дискомфорт, затрудняющий работу и чтение.
Генезис
В перечень факторов, которые ускоряют развитие расстройства биологической линзы, включают следующие обстоятельства:
- генетическая предрасположенность;
- зрительные травмы контузионного, механического или химического характера;
- глазные болезни (близорукость);
- эндокринные заболевания (сахарный диабет, авитаминоз);
- воздействие повышенного уровня радиации;
- влияние ультрафиолетового и лучевого облучения, СВЧ (сверхвысокочастотное излучение);
- систематический прием некоторых медикаментов;
- плохая экология;
- токсическое отравление (прием ртути, таллия или нафталина);
- злоупотребление алкогольной продукцией;
- табакокурение.
Причины катаракты включают в себя следующие поражения:
- глаукома;
- врожденные нарушения строения хрусталика;
- воздействие ионизирующего излучения;
- избыточная инсоляция глаз.
Видео
Симптомы
Начальные признаки катаракты проявляются в форме легких зрительных расстройств. К примеру, больной может периодически наблюдать в пространстве перед собой серые «мушки» и плавающие точки. Возникает ощущение нечеткости картинки. Изображение, транслируемое мозгом, становится раздвоенным. Окружающие предметы воспринимаются размытыми, теряют четкие контуры.
В процессе прогрессирования патологии симптомы катаракты начинают включать в себя падение зрения до уровня светоощущения. Если на этой стадии болезни пациент не обращается к врачу, а предпринимает меры по самолечению, то риск полностью потерять зрение возрастает в несколько раз.
Диагностика
Большинство пациентов обращается к врачу на самых поздних стадиях развития поражения глаз, когда испытывают значительные затруднения в зрительном восприятии окружающей действительности. Офтальмолог начинает диагностику с осмотра глазного дна.
Для детального изучения состояния зрительного органа используется световая (щелевая) лампа. Этот инструмент помогает произвести биомикроскопию глаза путем увеличения и дополнительного освещения его частей. После внешнего исследования офтальмолог:
- оценивает общее состояние хрусталика;
- изучает силу хрусталика;
- измеряет длину глаза, глубину передней камеры и кривизну роговицы;
- проводит визометрию с целью узнать показатель остроты зрения;
- осуществляет осмотр сетчатки с расширением зрачка.
Лечение катаракты
Использование корректирующих линз
Больные с катарактой могут улучшить остроту зрения путем использования интраокулярных линз. Искусственные приспособления подбирают каждому больному персонально. При выборе линзы офтальмолог принимает во внимание такие сведения о состоянии здоровья глаз пациента как:
- острота зрения;
- размеры зрительных органов;
- распространенность поражения хрусталика.
Системы заменяют помутневший хрусталик и могут применяться человеком на протяжении всей жизни.
Принцип действия ИОЛ
Искусственная линза имплантируется в глаз хирургическим путем. Она заменяет удаленный хрусталик, который подвергнулся помутнению. Целью ИОЛ является фокусирование света на глазной сетчатке. Линза принимает на себя функцию извлеченного помутневшего тела и передают свет в область глазного дна.
Попадая на сетчатку, световые лучи преобразуются в электрические импульсы. Указанные импульсы мгновенно передаются в мозг, который модифицирует их в изображение. При нарушении правильной фокусировки света на сетчатке картинка окружающего мира становится деформированной.
Конструкция линзы
ИОЛ изготавливаются из таких безопасных материалов как:
- силикон;
- акрил;
- пластик.
Строение искусственного хрусталика представляет собой основную часть и гаптический элемент. Круглая корректирующая зона отвечает за светопередачу. Гаптический компонент играет роль фиксатора, когда ножки изделия поддерживают линзу в глазу.
Виды ИОЛ
Интраокулярные линзы производятся 2-х видов. По типу конструкции системы они делятся на:
- Гибкие. Помещаются в глаза через микроразрез. Изделия самостоятельно расправляются в глазном яблоке. Это наиболее популярный тип линз, который позволяет минимизировать травматичность операции и срок восстановления зрения;
- Жесткие. Размещаются в зоне пострадавшего зрительного органа после его предварительного разреза.
По способу расположения в глазах линзы бывают:
- заднекамерными. Самые популярные изделия, которые стоят за радужной оболочкой зрительного органа;
- переднекамерными. Приспособления для коррекции зрения помещают перед радужкой, когда повреждается капсула хрусталика.
По функциональным возможностям самые распространенные линзы для больных катарактой бывают:
- монофокальными. Изделие обеспечивает достижения уровня зрения, которое было у больного до наступления изменений в хрусталике. Для чтения большинству пациентов требуются очки;
- корректирующими катаракту и астигматизм роговицы. Это мультифункциональные изделия, позволяющие преодолеть несколько зрительных поражений одновременно.
Абсолютные противопоказания к применению интраокулярных линз
В ряде случаев использование линз может вызвать слепоту. Категорически запрещена имплантация ИОЛ больным, страдающим:
- от острых иритов (воспаления радужной оболочки глаза), иридоциклитов (воспаления радужки и цилиарного тела глазного яблока);
- от диабетической катаракты;
- от разрушения роговицы глаз;
- от опухолей сетчатки и сосудистой оболочки;
- от врастания эпителия в переднюю камеру;
- от глаукомы;
- от сидероза глаза;
- от отслойки сетчатки.
Относительные противопоказания
После появления определенных обстоятельств применение линз может вызвать послеоперационные осложнения. Врачи могут рассматривать вопрос о вживлении ИОЛ при наличии таких рисков как:
- значительные колобомы (дефекты) радужки;
- гониосинехии (спайки);
- повреждение пограничной пластинки стекловидного тела;
- смещение зрительного органа;
- миопия (аномалия рефракции);
- отслойка сетчатки, если больной катарактой уже перенес операцию на глазах;
- наличие на катаракте преципитатов (твердого осадка);
- роговичный астигматизм.
Особенности оперативной помощи при катаракте
Лечение катаракты традиционно осуществляется оперативным путем. Хирургическое удаление катаракты занимает не более получаса. Врач проводит манипуляции в условиях стационара с применением местного обезболивания. После того, как глаз онемеет в результате анестезирующих капель, специалист делает на нем небольшой разрез.
В полость вводится маленький зонд, позволяющий разрушить и извлечь катаракту. После избавления от измененного хрусталика в глаз помещается искусственная линза. На лицо накладывается повязка, снимать которую можно по истечении нескольких часов.
В период после хирургического вмешательства больному назначают:
- антибиотики;
- противовоспалительные капли;
Для усиления восстановления рекомендуется постоянно носить темные солнцезащитные очки. Для сохранения нормального внутриглазного давления пациенту запрещается поднимать вес более 7 кг. Спортивные тренировки следует возобновлять спустя неделю с момента проведения операции на катаракте.
Адаптационный период составляется 2-4 месяца. Через полгода после проведения хирургического вмешательства зрение должно полностью нормализоваться.
Профилактика
Вторичная катаракта может стать последствием неудачно проведенной операции. Профилактика катаракты предполагает:
- ежегодное прохождение осмотра у офтальмолога;
- контроль уровня холестерина в крови;
- ношение солнцезащитных очков;
- обогащение рациона антиоксидантами, витаминами А и B.

