 Ревматизм – это хроническое аутоиммунное заболевание, при котором поражаются сердечная ткань, суставы, нервные волокна, а также мелкие сосуды и другие органы.
Ревматизм – это хроническое аутоиммунное заболевание, при котором поражаются сердечная ткань, суставы, нервные волокна, а также мелкие сосуды и другие органы.
Что происходит при ревматизме?
Развитие ревматизма обусловлено не столько воздействием вредных бактерий, сколько слишком агрессивным ответом на заболевание нашей собственной иммунной системы. Не связан ревматизм и с процессом старения – наоборот, он в абсолютном большинстве случаев развивается у детей школьного возраста, а в более старшем периоде проявляются его рецидивы.
Как правило, в ответ на стрептококковую инфекцию (например, при затяжной или недолеченной ангине), в организме ребенка вырабатываются специфичные антитела – клетки иммунитета для борьбы с бактерией. Но из-за особенностей строения стрептококка – его белки во многом схожи с участками в клетках сердца – антитела начинают атаковать не только инфекцию, но и сердечную ткань.
При прогрессировании ревматизма патологический процес переносится на суставы (ревматический артрит), нервные окончания (хорея), кожу (эритема) и даже легкие (ревматоидный плеврит).
Важно понять, что основная причина ревматизма – общая ослабленность организма после инфекции. Поэтому так важно соблюдать постельный режим, прописанный врачом, 2 недели после выздоровления ограничивать физическую нагрузку на сердце.
Поражение тканей при ревматизме проходит в 4 стадии:
- Мукоидное набухание – размягчение волокн под агрессивным воздействием клеток иммунной системы. Гистологически на этом этапе можно отметить разрушение связей между клетками – но процесс еще обратим.
- Фибриноидное набухание – разрушение коллагеновых волокон. В результате этого сердечная ткань теряет способность к эффективному сокращению, что может проявляться тахикардией, тянущими болями – характерными симптомами ревматизма в острой фазе. Некроз коллагеновых волокон – это необратимый процесс.
- Ревматический гранулематоз – образования узелков на тканях сердца, суставных поверхнистях, коже. По сути, ревматические гранулемы – это скопление разрушенных иммунных клеток. Разрастаясь, они мешают нормальной работе органов и восстановлению тканей.
- Склероз тканей – прорастание соединительными волокнами, которые восстанавливают их объем, но не могут восполнить функцию. Это так называемый исход гранулемы – завершение ее развития с образованием на месте повреждения шрама.
Как ревматизм отражается на организме?
Течение ревматизма волнообразное – первая стадия обострения, которая проявляется уже через 2-3 недели после перенесенной инфекции, сменяется периодом ремиссии. После этого ревматизм может развиваться бессимптомно в течение многих лет, постепенно поражая все системы органов.
- Ревмокардит, или поражение сердечной ткани – основная мишень ревматизма. Симптомы разрушения сердечной ткани проявляются первыми – это тянущие и колющие боли при нагрузке, одышка, тахикардия. Без своевременного лечения ревмокардит ведет к хронической сердечной недостаточности, что значительно сокращает длительность и качество жизни больного.
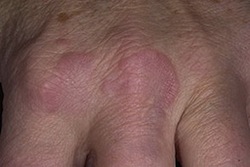
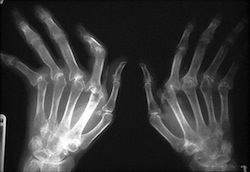
- Ревматоидный артрит, или воспаление тканей суставов – довольно частое осложнение при ревматизме. Характерным является поражение сразу нескольких мелких суставов, также часто затрагивается локтевой. Симптомы ревматоидного артрита – это скованность суставов с утра, отечность в местах поражения, симптомы общей слабости. Могут прощупываться ревматические узелки. При своевременном лечении ревматоидный артрит полностью проходит, функция суставов восстанавливается.
- Ревматическая хорея, или разрушение нервных окончаний и мелких сосудов головного мозга – осложнение при затяжном течении ревматизма. Среди причин ревматической хореи называют также генетическую предрасположенность – повышенную чувствительность клеток к антигенам. Подергивание, гримасы, беспокойный сон, изменения почерка ребенка – все это может свидетельствовать о ревматическом поражении головного мозга.
Кроме того, к осложнениям ревматизма при длительном течении относят плеврит (воспаление оболочки легких), мышечную атрофию, нефрит (поражение почек, что наблюдается при повторных атаках ревматизма во взрослом возрасте), кожную эритему.
Диагностика ревматизма
При подозрении на ревматизм – возникновении характерных симптомов со стороны сердца через 2-3 недели после стрептококковой инфекции – проводят эхокардиографию, ультразвук, аускультацию (прослушивание шумов). На снимках видно увеличение контуров сердца, может наблюдаться образование гранулем.
Из анализов показательным является иммуннология, которая определяет наличие в крови специфическихдля стрептококка антител.
Лечение ревматизма
Эффективность лечения ревматизма зависит от его стадии. На время терапии назначают обязательный постельный режим, чтобы снизить нагрузку на сердце, хороший результат дают противовоспалительные средства. Антибиотики нужны только при сохранении активности инфекции, что покажет анализ крови. Даже при успешном лечении ревматизма, его проявления могут беспокоить при последующих инфекционных заболеваниях.

